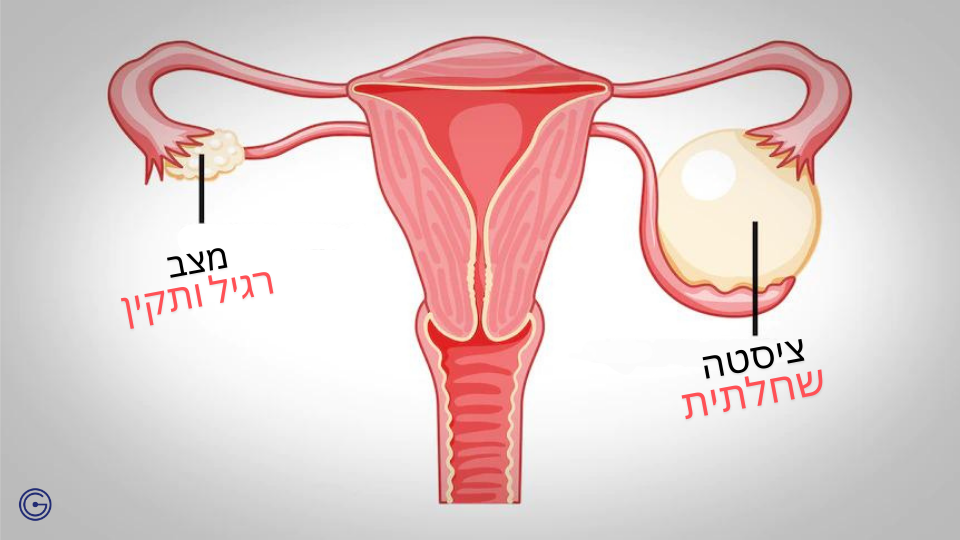
ציסטה שחלתית היא ממצא שכיח מאוד בגינקולוגיה, ויכולה להופיע כמעט בכל שלב בחיי האישה. בחלק מהמקרים מדובר בציסטות שפירות, הנעלמות מעצמן ואינן דורשות טיפול, אך לעיתים מדובר בציסטות הדורשות מעקב צמוד ואף התערבות רפואית. במאמר זה נעמיק בסוגי הציסטות השחלתיות, הסימפטומים האפשריים, דרכי האבחון, הטיפול וההשלכות הבריאותיות האפשריות – הכל בגישה מקצועית, עדכנית ונגישה.
ציסטה שחלתית (Ovarian Cyst) היא שק נוזל או חומר חצי-מוצק אשר מתפתח בתוך השחלה או על גבי המעטפת שלה. השחלה, איבר מרכזי במערכת הרבייה הנשית, מייצרת ביציות והורמונים כמו אסטרוגן ופרוגסטרון. במהלך המחזור החודשי, מתפתחים זקיקים קטנים המכילים ביציות – תהליך תקין שיכול להוביל לעיתים ליצירת ציסטה זמנית.
ציסטות נפוצות במיוחד בקרב נשים בגיל הפוריות, אך הן עלולות להופיע גם לפני גיל ההתבגרות או לאחר גיל המעבר. ברוב המקרים הן אינן גורמות לתסמינים ונעלמות מעצמן. עם זאת, ציסטות מסוימות עלולות לגדול, לגרום לכאב, לדימום או להסתבך (כמו תסביב שחלתי או פקיעה), ולכן יש להכיר את סוגי הציסטות ולבצע בירור רפואי מתאים.
ההבחנה המרכזית היא בין ציסטות פונקציונליות – שנוצרות כחלק מהמחזור התקין, לבין ציסטות פתולוגיות – אשר עשויות לנבוע ממצב רפואי אחר ולעיתים מצריכות טיפול.
ציסטות אלה מופיעות כחלק מהפעילות ההורמונלית התקינה של גוף האישה. הן אינן מסוכנות לרוב ונעלמות תוך מספר מחזורים ללא צורך בטיפול:
ציסטות אלו אינן חלק ממעגל הביוץ התקין, ועלולות לדרוש מעקב צמוד או התערבות טיפולית:
הבדלה בין סוגי הציסטות מתבצעת באמצעות בדיקות הדמיה כמו אולטרסאונד ולעיתים בשילוב בדיקות דם. לכל סוג של ציסטה יש פרופיל טיפולי שונה, בהתאם לגודלה, לסימפטומים הנלווים, לגיל האישה ולרקע הרפואי.
למרות שרוב הציסטות אינן גורמות לתסמינים, ישנן נשים הסובלות מתסמינים שונים בהתאם לגודל הציסטה, מיקומה, סוגה והשפעתה על האיברים הסמוכים. בין התסמינים הנפוצים:
במקרים של כאב פתאומי וחמור, המלווים בסחרחורת או הקאה – יש לפנות באופן מיידי לבדיקה רפואית דחופה.

האבחון מבוסס על שילוב של מספר כלים:
ההחלטה על טיפול או מעקב תלויה במאפייני הציסטה, גיל המטופלת, תסמינים נלווים ורקע רפואי אישי.
בכל מקרה של ציסטה חשודה – לפי הסיפור הקליני, הבדיקה, המראה בהדמיה (אולטרסאונד, CT) או הסמנים – נשאף להסיר את הממצא בהקדם בניתוח לפרוסקופי זעיר פולשני כדי להגיע לאבחנה מדויקת ולהתאים טיפול, מוקדם ככל שניתן.
ציסטות קטנות, לא תסמיניות, עם מראה תקין – אינן דורשות טיפול אלא מעקב אולטרסונוגרפי תקופתי.
לעיתים מומלץ שימוש בגלולות למניעת הריון לצורך דיכוי ביוץ ומניעת היווצרות ציסטות חדשות.
במקרים של ציסטה גדולה, מתמשכת, מדממת או חשודה – נדרש ניתוח. כיום קיימות שיטות לפרוסקופיות מתקדמות שמאפשרות שמירה טובה על מבנה ותפקוד השחלה.
פקיעת ציסטה או תסביב שחלתי דורשים ניתוח דחוף לשמירה על שלמות השחלה ותפקודה ומניעת סיבוכים חמורים.
ד”ר גביש, מומחה בגינקולוגיה כירורגית, מטפל בציסטות, מסות וגידולים בשחלות במקצועיות רבה.
המרפאה מציעה טיפול מותאם אישית, הכולל אבחון מעמיק, מענה מהיר וניהול מקצועי של כל מקרה.
במידת הצורך, הניתוח מתבצע בבתי חולים פרטיים בזמינות גבוהה ובהסדר עם ביטוחים פרטיים.
אם אובחנה אצלך ציסטה בשחלה, מומלץ לקבוע תור להערכה מלאה וטיפול מיטבי.
השירות שתקבלי במרפאה הפרטית של ד״ר גביש יהיה מלא, בדיוק על פי גישתו – חתירה לאבחנה, מתן פתרונות, מענה מהיר ומקצועני, גישה מכילה, מרגיעה ופרופורציונלית. והכל מתוך ראיית האדם ובריאותו השלמה.
סוג הציסטה | מאפיינים עיקריים | גישה טיפולית מומלצת |
פונקציונלית (זקיקית/צהובה) | לרוב קטנה, נעלמת מעצמה | מעקב בלבד |
דרמואידית | תכולה מגוונת, לרוב שפירה | ניתוח להסרה |
אנדומטריומה | דמוי דם, מקושרת לאנדומטריוזיס | טיפול באנדומטריוזיס, ניתוח לפי הצורך |
נאופלסטית | ייתכן מרכיב ממאיר | בירור כירורגי/אונקולוגי |
עלייך לקבוע תור למרפאת מומחה בתחום, בה תתבצע הערכה מקיפה (כולל בדיקה גינקולוגית, אולטרסאונד אגן ודופלר, בדיקות דם) כדי להחליט על אחת משתי אפשרויות מעקב וטיפול:
1. ניהול שמרני – מעקב אחת למספר חודשים.
2. ניתוח להסרת הציסטה, בדרך כלל בלפרוסקופיה.
כריתת ציסטה מתוך השחלה עלולה לפגוע מעט במאגר הביציות באותה שחלה. עם זאת, חשוב לזכור, שגם קיומה של הציסטה וגדילתה בתוך השחלה מקפחת את המאגר הזה. לפני כל ניתוח להסרת ציסטה שחלתית במטופלת בגיל הפריון – מתקיימת שיחה על כך כולל על האפשרות לשימור פריון לפני או אחרי הניתוח, בהתאם לנסיבות הייחודיות של המטופלת.
באופן כללי, התשובה על כך היא שאין צורך, כי הפגיעה ברזרבה השחלתית היא מינימלית. אבל, התשובה המדויקת היא שזה תלוי בנסיבות הקליניות. ישנם גילאים ומצבים רפואיים, שבהם יהיה נכון לבצע שימור פריון לפני הניתוח או אחריו. הדיון על כך הוא פרטני ומתוך התחשבות בגורמים שונים, חלקם רפואיים וחלקם אישיים-סוציאליים.
מצבים שבהם אנחנו שוקלים בחיוב שימור פריון לפני או אחרי הניתוח הם:
– חשד גבוה לממאירות במטופלת צעירה ללא ילדים, שצפויה לעבור טיפול כימותרפי גונדוטוקסי (הפוגע בשחלות).
– ניתוח מתוכנן לציסטות בשתי השחלות במטופלת שטרם הרתה.
– במטופלות שבהן הרזרבה השחלתית נמוכה טרם הניתוח.
– במקרים קשים של אנדומטריוזיס, בהם קיימת פגיעה ברזרבה השחלתית.
תלוי במידת החשד לממאירות ובגיל המטופלת.
במטופלות צעירות – נדיר שזו תהיה ההמלצה, כי הסיכון הבסיסי לממאירות אינו גבוה ועדיף לשמר השחלה, ובמידת הצורך לפי התשובה הפתולוגית להחליט אם יש צורך בניתוח נוסף בהמשך.
ככל שהחשד לממאירות גבוה יותר וגיל האישה מתקדם יותר – הנטייה תהיה לניתוח לכריתת הטפולה (שחלה וחצוצרה באותו צד) ולא לכריתת הציסטה.
במטופלות במנופאוזה (לאחר הפסקת הוסת) עם ציסטה שחלתית שמצדיקה ניתוח, ההמלצה תהיה בדרך כלל להסיר את שתי השחלות ואת שתי החצוצרות.
בעשור החמישי לחיים (40-50), במיוחד במטופלות שהשלימו הקמת משפחה, הדילמה היא בתחום האפור והדיון חייב להיות פרטני ומותאם אישית.
ניתוח לפרוסקופי לכריתת ציסטה שחלתית נמשך כשעתיים, תחת הרדמה כללית. מדובר בניתוח זעיר פולשני, החתכים/ צלקות בבטן קטנטנות וההחלמה מהירה – אשפוז של לילה אחד בבית החולים, 2-3 שבועות עד חזרה מלאה לשגרה.
